Apa itu sindrom gangguan pernapasan?
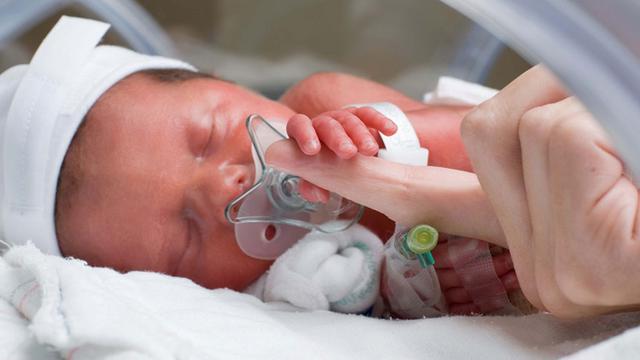
Penyakit ini merupakan salah satu masalah bayi prematur yang paling umum, yaitu Respiratory Distress Syndrome (RDS) atau sindrom gawat napas. Ini adalah gangguan pernapasan pada bayi. Dahulu penyakit ini dikenal dengan nama penyakit membran hialin. RSD bisa mengakibatkan bayi memerlukan oksigen tambahan dan bantuan pernapasan.
Perkembangan penyakit dengan RDS bergantung pada ukuran dan usia kehamilan bayi, tingkat keparahan penyakit, keberadaan infeksi, apakah bayi mengalami kelaintan jantung atau patent ductus arteriosus, dan apakah bayi membutuhkan bantuan mekanis untuk bernapas. Biasanya RDS memburuk pada 48 pertama sampai 72 jam, kemudian membaik setelah mendapatkan pengobatan.
Penyebab RDS Pada Bayi Prematur
RDS menyerang bayi ketika bayi tidak memiliki cukup surfaktan di paru-paru. Surfaktan yaitu cairan yang dibuat oleh paru-paru yang menjadikan saluran udara (alveoli) tetap terbuka. Cairan ini melapisi alveoli dan memungkinkan bayi untuk menghirup udara sesudah lahir. Pembuatan surfaktan pada bayi yang belum lahir dimulai pada sekitar 26 minggu kehamilan. Bila bayi lahir prematur, yaitu sebelum 37 minggu kehamilan, kemungkinan dia belum membuat surfaktan yang cukup.
Ketika tidak ada cukup surfaktan, alveoli menguncup bahkan kolaps setiap kali bayi bernafas. Ketika alveoli kolaps, sel yang rusak berkumpul di saluran udara. Selanjutnya sel-sel tersebut mempengaruhi pernapasan. Bayi harus bekerja lebih keras agar bisa bernafas mencoba untuk mengembalikan saluran udara yang rusak.
Jumlah oksigen yang diterima bayi lebih sedikit ketika fungsi paru-paru bayi memburuk. Di dalam darah akan terjadi penumpukan karbon dioksida dalam jumlah Lebih banyak. Hal ini bisa mengakibatkan peningkatan asam dalam darah atau asidosis. Organ tubuh bayi lainnya bisa terpengaruh oleh kondisi ini. Bila tidak dapat pengobatan, bayi akan menjadi kelelahan karena mencoba bernapas dan lama kelamaan menyerah. Sebagai gantinya diperlukan ventilator untuk membantu pernapasan.
Siapa yang Berisiko Terkena RDS?
Walapun umumnya RDS paling sering dialami oleh bayi prematur, bayi baru lahir lainnya pun bisa terkena RDS. Mereka yang berisiko lebih besar terkena RSD adalah:
- Bayinya laki-laki atau berkulit putih
- Bayi yang memiliki saudara kandung yang lahir dengan RDS
- Bayinya kembar 2 atau lebih dari 2 (bayi lahir kembar seringkali prematur)
- Bayi yang lahir dengan operasi sesar, terutama tanpa persalinan. Proses persalinan membantu paru-paru bayi siap untuk menghirup udara.
- Bayi tidak mendapatkan cukup oksigen sebelum, selama, atau setelah lahir atau asfiksia perinatal
- Bayi mempunyai kondisi yang disebut patent ductus arteriosus (PDA) atau kelainan jantung bawaan
- Bayi yang kesulitan menjaga suhu tubuh
- Infeksi
- Ibu yang menderita diabetes (bayi dengan terlalu banyak insulin dalam tubuhnya bisa menunda pembuatan surfaktan)
Tanda dan Gejala RDS
Tanda-tanda yang mungkin ditunjukkan oleh bayi yang mengalami RDS di antaranya:
- Napas cepat
- Lubang hidung melebar ketika bernapas
- Retraksi (Ketika bayi bernapas dengan cepat, kulit tertarik di antara tulang rusuk atau di bawah tulang rusuk)
- Bising saat bernapas atau mendengkur
- Bibir, bantalan kuku, dan kulit berwarna kebiruan karena kekurangan oksigen, yang disebut dengan sianosis
Biasanya gejala RDS akan memburuk pada hari ketiga. Saat bayi membaik, ia memerlukan lebih sedikit oksigen dan bantuan mekanis untuk bernapas. Gejala RDS mungkin tampak seperti kondisi kesehatan lainnya.
Cara Mendiagnosis RDS
Untuk mendiagnosis RDS, dapat digunakan sejumlah tes dan menyingkirkan kemungkinan penyebab lainnya. Tesnya meliputi:
- pemeriksaan fisik
- tes darah untuk mengukur jumlah oksigen dalam darah bayi dan memeriksa adanya infeksi
- rontgen dada untuk mencari tampilan paru-paru yang keruh yang merupakan khas pada penyakit RDS
- tes oksimetri nadi untuk mengukur seberapa banyak oksigen dalam darah bayi dengan menggunakan sensor yang dipasang di telinga, ujung jari, atau kaki bayi
Pengobatan RDS
Pengobatan akan bergantung pada gejala, usia, dan kesehatan umum bayi. Selain itu, pengobatan juga akan bergantung pada seberapa parah kondisinya.
Pengobatan untuk RDS bisa meliputi:
- Menempatkan selang pernapasan ke tenggorokan bayi (trakea)
- Menggunakan ventilator untuk membantu bayi bernapas
- Oksigen ekstra
- Continuous positive airway pressure/Tekanan saluran udara positif berkelanjutan (CPAP), yaitu mesin pernapasan yang mendorong aliran udara atau oksigen ke saluran udara secara terus menerus. Alat ini membantu agar saluran udara kecil di paru-paru tetap terbuka.
- Surfaktan buatan. Ini akan sangat membantu jika mulai diberikan pada 6 jam pertama setelah kelahiran. Penggantian surfaktan bisa membantu mengurangi agar RDS tidak menjadi lebih serius. Cairan ini diberikan sebagai pengobatan pencegahan untuk beberapa bayi yang berisiko sangat tinggi terkena RDS. Bagi orang lain yang mengalami sakit setelah melahirkan, cairan ini digunakan sebagai metode penyelamatan. Surfaktan adalah cairan yang diberikan melalui selang pernapasan.
- Obat untuk membantu menenangkan bayi dan meredakan nyeri selama pengobatan
Kode ICD untuk RDS
Internasional Classification Of Disease atau ICD merupakan sistem klasifikasi yang komprehensif dan secara internasional sudah diakui. Sistem ini berisi klasifikasi diagnostik penyakit yang menggunakan standar internasional yang disusun menggunakan sistem kategori dan dikelompokan dalam suatu penyakit berdasarkan kriteria yang telah ditetapkan.
Kode ICD untuk RDS pada ICD 10 adalah P22.0 sedangkan ICD 11 adalah KB23.0. Adapun deskripsi RDS menurut kode ICD 11 adalah penyakit akut, biasanya pada bayi prematur, akibat defisiensi surfaktan paru, berkembang dalam 4-6 jam setelah lahir, dan ditandai dengan gangguan pernapasan (takipnea, retraksi interkostal serta sternal, dengkuran ekspirasi, dan sianosis dengan radiografi dada abnormal menunjukkan kepadatan retikulogranular difus dan bronkogram udara, bukti penurunan pemenuhan paru-paru dan kapasitas residu fungsional, bukti pertukaran gas abnormal (hipoksemia, hiperkapnia, sianosis) dengan tingkat keparahan yang cukup untuk membutuhkan oksigen dan/atau dukungan ventilasi tekanan positif terus menerus atau intermiten selama lebih dari 24 jam.
Kode ini berlaku untuk:
- Sindrom gangguan kardiovaskular pada bayi baru lahir
- Penyakit membran hialin
- Sindrom gangguan pernapasan idiopatik [IRDS atau RDS] pada bayi baru lahir
- Sindrom hipoperfusi paru
- Sindrom gangguan pernapasan, tipe I
Yang tidak termasuk adalah:
- respiratory arrest of newborn (P28.81)/(KB2E)
- respiratory failure of newborn NOS (P28.5)/(KB2D)
Untuk RDS ini kodenya dimulai dari KB23.0, KB23.00, KB23.01, KB23.02, KB23.0Y dan KB23.0Z untuk versi ICD 11. Sementara untuk kode ICD 10 dimulai dari P22.0 , P22.1, P22.8 dan P22.9
Sumber:
https://www.nhlbi.nih.gov/health-topics/respiratory-distress-syndrome
https://www.stanfordchildrens.org/en/topic/default?id=respiratory-distress-syndrome-90-P02371
https://www.nationwidechildrens.org/conditions/respiratory-distress-syndrome-newborn
https://www.chop.edu/conditions-diseases/respiratory-distress-syndrome
https://www.medicinenet.com/script/main/art.asp?articlekey=17657